Terapia chorych na raka nerki w Polsce odbiega od światowych i krajowych wytycznych
O zasadach postępowania terapeutycznego u chorych na raka nerki w zależności od grupy rokowniczej oraz odstępstwach od wytycznych w praktyce leczenia, narzuconych przez obowiązujący w Polsce program lekowy, rozmawiamy ze specjalistami w dziedzinie onkologii klinicznej dr. hab. Jakubem Żołnierkiem i dr. hab. Jakubem Kucharzem.

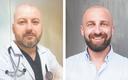
Dr hab. n. med. Jakub Żołnierek (z lewej) oraz dr hab. n. med. Jakub Kucharz są specjalistami w dziedzinie onkologii klinicznej z Kliniki Nowotworów Układu Moczowego, Narodowego Instytutu Onkologii im. Marii Skłodowskiej-Curie — Państwowego Instytutu Badawczego w Warszawie.
Jakie są obecnie wytyczne światowych towarzystw medycznych dotyczące leczenia zaawansowanego raka nerki?
Dr hab. Jakub Żołnierek (J.Ż.): Domeną terapii i postępowania farmakologicznego w zaawansowanym raku nerki jest leczenie systemowe. Wytyczne światowych towarzystw medycznych wskazują jednak także na możliwość zastosowania nefrektomii cytoredukcyjnej, czyli chirurgicznego usunięcia guza pierwotnego, pomimo istnienia przerzutów odległych. Takie postępowanie wykorzystuje się oczywiście tylko wtedy, gdy wspomniany zabieg nie był wykonywany wcześniej z intencją wyleczenia, na etapie choroby ograniczonej jedynie do nerki. W Polsce przeprowadzenie nefrektomii cytoredukcyjnej jest wymogiem obligatoryjnym, aby chory mógł nabyć prawa do refundacji leczenia systemowego. Na świecie takie postępowanie jest jedną z opcji, która ponadto nie jest wskazana u wszystkich chorych, a jedynie u tych z korzystnej i pośredniej grupy rokowniczej.
Według światowych rekomendacji, w pierwszej linii terapii systemowej z wyboru jest leczenie skojarzone z wykorzystaniem leków antyangiogennych z grupy inhibitorów kinaz tyrozynowych, stosowanych łącznie z immunoterapią nowej generacji w postaci inhibitorów punktów kontrolnych układu immunologicznego. Jeżeli pacjenci z pewnych, zdefiniowanych w wytycznych przyczyn nie kwalifikują się do opisanej formy terapii, powinno się im zaproponować monoterapię inhibitorami kinaz tyrozynowych. Całość terapii systemowej w zaawansowanym raku nerki ma konstrukcję leczenia sekwencyjnego i w przypadku braku skuteczności opcji zastosowanej uprzednio, stosuje się kolejne leki dostępne w systemie.
W Polsce program lekowy gwarantuje pacjentom zadowalający dostęp do wielu opcji terapeutycznych. Jednak w krajach, w których terapie skojarzone są już stosowane w I linii leczenia, u chorych najczęściej wykorzystuje się nowe inhibitory kinazy tyrozynowej (leki niedostępne w Polsce), a następnie w sekwencji są podawane inhibitory mTOR czy immunoterapia z użyciem inhibitorów punktów kontrolnych układu immunologicznego.
Czy w wytycznych Polskiego Towarzystwa Onkologii Klinicznej (PTOK) z 2020 r. znalazły odbicie rekomendacje światowych towarzystw naukowych?
Dr hab. Jakub Kucharz (J.K.): Wytyczne Polskiego Towarzystwa Onkologii Klinicznej, opublikowane w 2020 r., są wynikiem współpracy ekspertów PTOK oraz Polskiego Towarzystwa Urologicznego. Jest to kompleksowy dokument, który ma wskazywać standardy postępowania u chorych na raka nerki. Wszystkie postulaty, które są zawarte w światowych wytycznych dotyczących postępowania diagnostyczno-terapeutycznego w raku nerki, są także ujęte w polskich zaleceniach. Eksperci krajowi są bardziej konserwatywni, jeśli chodzi o pierwszą linię leczenia chorych na jasnokomórkowego raka nerki z grupy o rokowaniach korzystnych.
Wytyczne towarzystw międzynarodowych we wszystkich grupach rokowniczych zalecają stosowanie terapii skojarzonej, składającej się z inhibitorów kinazy tyrozynowej w połączeniu z lekiem immunokompetentnym. W przypadku pacjentów o rokowaniu pośrednim i niekorzystnym zaleca się w światowych wytycznych korzystanie z terapii skojarzonej, składającej się z dwóch leków immunokompetentnych.
W ostatecznych wytycznych polskich ekspertów, w grupie pacjentów o rokowaniu korzystnym zalecamy jako standard postępowania leczenie w postaci monoterapii z wykorzystaniem inhibitora kinazy tyrozynowej. W tej sytuacji klinicznej nasze wytyczne wynikają z faktu, że w przypadku zarejestrowanych obecnie terapii skojarzonych, stosowanych w I linii, nie wykazano ich przewagi w odniesieniu do czasu przeżycia całkowitego chorego w porównaniu z monoterapią sunitynibem. Być może taką różnicę stwierdzi się przy długim okresie obserwacji chorych włączonych do badań rejestracyjnych. Jeśli tak się stanie, nasze rekomendacje z pewnością ulegną zmianie.
W odniesieniu do pozostałych grup rokowniczych jesteśmy absolutnie zgodni co do postępowania terapeutycznego prezentowanego w wytycznych międzynarodowych. A stanowisko to jest także spójne z rekomendacjami europejskich towarzystw naukowych. W wytycznych Polskiego Towarzystwa Onkologii Klinicznej określiliśmy ponadto swoje stanowisko dotyczące wspomnianej wcześniej nefrektomii cytoredukcyjnej. Uważamy, że jest to zabieg, którego przeprowadzenie jest zasadne w określonej grupie chorych. Nie powinno to być jednak postępowanie obligatoryjne, determinujące włączenie chorego do leczenia systemowego w programie lekowym.
Jak obecnie wygląda program lekowy dla chorych na zaawansowanego raka nerki w Polsce? Czy odpowiada standardom z polskich, europejskich i światowych wytycznych?
J.Ż.: Niestety, obowiązujący w polskim systemie ochrony zdrowia program lekowy B.10, dotyczący leczenia zaawansowanego raka nerki, nie odpowiada standardom prezentowanym zarówno w wytycznych PTOK, jak i przez światowe gremia naukowe. W naszym kraju największy problem stanowi dostęp do leczenia systemowego w I linii. Nadal nie mamy dostępu do leczenia skojarzonego z wykorzystaniem immunoterapii nowej generacji w połączeniu z inhibitorami kinazy tyrozynowej, a także do refundowanego leczenia tzw. immunoterapią combo w postaci połączenia ipilimumabu z niwolumabem.
Cały czas opcjami dominującymi w I linii leczenia są inhibitory kinaz tyrozynowych, takie jak sunitynib, pazopanib w grupie chorych korzystnego i pośredniego rokowania. Natomiast w grupie o niekorzystnym rokowaniu mamy do dyspozycji tylko temsirolimus. A lek ten w zaleceniach międzynarodowych jest marginalizowany z uwagi na stosunkowo niską skuteczność, wysoką toksyczność i generowanie wysokich kosztów pośrednich, związanych chociażby z koniecznością hospitalizacji leczonych tym lekiem pacjentów.
Jeśli chodzi o II linię leczenia, program lekowy gwarantuje nam już szerszy wachlarz możliwości terapeutycznych. Dostępne są dwa aktywne leki z grupy inhibitorów kinaz tyrozynowych nowej generacji: kabozantynib i aksytynib. Alternatywę dla tych leków stanowi niwolumab, aktywny lek z grupy immunoterapii.
Ostatnią opcją terapeutyczną, doskonale znaną klinicystom, jest ewerolimus, dostępny w programie lekowym od lat. Jest stosowany z wyboru u osób starszych, z niewielką dynamiką rozwoju choroby nowotworowej. W światowych rekomendacjach lek ten jest wykorzystywany jako III lub IV linia leczenia, jeśli taką sekwencję uda się u pacjenta zastosować. W Polsce II linia terapii wyczerpuje nasze możliwości refundowanego leczenia zaawansowanego raka nerki w programie lekowym. Zatem pacjenci, u których niepowodzeniem zakończy się II linia leczenia systemowego, a nadal są w dobrym stanie ogólnym, pozostają bez aktywnej terapii, którą moglibyśmy zaproponować w opcji refundowanej.
Jakie zmiany powinny się pojawić w polskim programie lekowym dotyczącym leczenia chorych na raka nerki, aby sprostał on wytycznym gremiów naukowych?
J.K.: Jest wiele potrzeb i rozwiązań, które powinny być pilnie wprowadzone. Kompleksowe leczenie pacjentów z zaawansowanym rakiem nerki oznacza nie tylko dostęp do nowoczesnych opcji terapeutycznych, ale także możliwość stosowania określonej strategii terapeutycznej, którą staramy się indywidualizować w przypadku poszczególnych chorych. Mam tu głównie na myśli brak konieczności wykonywania nefrektomii cytoredukcyjnej, gdy to nie jest potrzebne.
Kolejną pilną potrzebą jest wspomniana refundacja terapii wskazanych do stosowania w I linii leczenia, opartych na lekach immunokompetentnych. Jest to szczególnie paląca potrzeba w grupie pacjentów o rokowaniu pośrednim i niekorzystnym. Bo to oni odniosą największą korzyść z tego rodzaju terapii.
Program lekowy B.10 w obecnym kształcie zawiera również wiele zapisów, które utrudniają korzystanie z dostępnych w nim terapii w codziennej praktyce klinicznej. Jeden z takich zapisów dotyczy m.in. parametrów laboratoryjnych, które muszą zostać spełnione, aby chory mógł być włączony do leczenia. Zapisy programu lekowego nie pozostawiają w takiej sytuacji możliwości podjęcia decyzji przez lekarza prowadzącego, który zna chorego, jego pozostałe schorzenia i problemy zdrowotne. Nasza wiedza i doświadczenie wskazują, że na szereg parametrów laboratoryjnych ma wpływ wiele chorób i niekoniecznie wartości, które są tak arbitralnie określone w programie lekowym, muszą być spełnione do bezpiecznego leczenia dostępnymi terapiami.
Program lekowy B.10 wymaga zatem gruntownego i całościowego przekształcenia. Gdy wspomniane zmiany zostaną wprowadzone, będziemy mogli mówić w Polsce o możliwości nowoczesnego leczenia zaawansowanego raka nerki.
W jaki sposób można dopasować terapię do rokowań pacjenta w leczeniu raka nerki?
J.Ż.: Od lat w raku nerki staramy się kategoryzować pacjentów pod względem rokowania. Jest to szczególnie istotne w doborze I linii leczenia. W ramach obowiązującego programu lekowego B.10 w grupie o rokowaniu dobrym i pośrednim mamy możliwość zastosowania sunitynibu lub pazopanibu. Wspomniany temsirolimus jest lekiem niszowym, dedykowanym pacjentom o złym rokowaniu.
W perspektywie zmian, które, mam nadzieję, niebawem się dokonają, dostępne opcje leczenia będą bardziej efektywne i korzystne dla chorych. Warto zwrócić uwagę, że leczenie skojarzone w postaci inhibitorów kinaz tyrozynowych w połączeniu z immunoterapią jest szczególnie aktywne w grupie pacjentów o niekorzystnym rokowaniu. Możliwość stosowania takiej terapii w tej grupie rokowniczej stanowiłaby znaczący postęp i przełom w tej subpopulacji chorych. Temsirolimus, o którym mówiłem wcześniej, jest zdecydowanie lekiem o gorszej efektywności niż nowoczesne terapie skojarzone.
Istotny jest także fakt, że leczenie skojarzone wykazuje szczególną efektywność w guzach o wysokim stopniu aktywności (G4). Ta skuteczność występuje też wśród pacjentów, u których stwierdzamy, oprócz komponenty jasnokomórkowej, utkanie mięsakowe guza. Stwierdzenie takiej formy guza jest niekorzystnym czynnikiem rokowniczym, decyduje zwykle o agresywnym przebiegu choroby i jej oporności na uprzednio stosowane opcje terapeutyczne, również na inhibitory kinazy tyrozynowej użyte w monoterapii. Zatem możliwość zastosowania leczenia combo byłaby kolejnym przełomowym krokiem w terapii zaawansowanego raka nerki.
Dla subpopulacji chorych o rokowaniu pośrednim dostęp do terapii, gwarantowany przez program lekowy, jest dobry. Dyskusyjny wciąż pozostaje sens prowadzenia w I linii leczenia skojarzonego, składającego się z immunoterapii i inhibitora kinazy tyrozynowej, w grupie pacjentów o rokowaniu korzystnym. To kwestia, która także w odniesieniu do grup rokowniczych pozostaje nadal otwarta.
Jakie działania muszą zostać podjęte, aby konkretne grupy rokownicze miały pełen dostęp do nowoczesnych terapii?
J.K.: Obecnie kwalifikując pacjenta do leczenia, używamy w Polsce skali rokowniczej MSKCC (Memorial Sloan-Kettering Cancer Center), zwanej skalą Motzera. To skala pięciopunktowa, opracowana w dobie leczenia raka nerki z wykorzystaniem cytokin. Została ona następnie zwalidowana w przypadku pacjentów leczonych inhibitorami kinazy tyrozynowej. Istnieje jednak nowsza skala IMDC (International Metastatic Renal Cell Carcinoma Database Consortium), zwana skalą Henga. To skala sześciopunktowa, która w sposób bardziej efektywny niż skala Mozera dzieli pacjentów na grupy rokownicze. Wiemy, że ok. 20-25 proc. ocenianych według starszej skali zmienia grupę rokowniczą, jeśli do oceny użyjemy skali Henga. Jest to szczególnie istotne, ponieważ w badaniach rejestracyjnych terapii, na których refundacje czekamy w Polsce, u pacjentów jest stratyfikowane ryzyko cięższego przebiegu choroby nowotworowej właśnie według nowszej skali. Należy zatem zastanowić się nad tym, jakiej skali powinniśmy używać w najbliższym czasie.
Warto zauważyć, że w wachlarzu możliwości terapeutycznych mamy także dostępne terapie, które są dedykowane konkretnym grupom rokowniczym. Tak jest np. w przypadku terapii skojarzonej z wykorzystaniem niwolumabu i ipilimumabu oraz monoterapii z wykorzystaniem kabozantynibu w I linii leczenia. Są to terapie zalecane pacjentom o rokowaniu pośrednim i niekorzystnym. Jeśli chcemy zatem w sposób odpowiedni przyporządkować pacjenta do grupy rokowniczej, a następnie wybierać spośród dostępnych terapii, to tak elementarna kwestia, jak skala rokownicza, z której korzystamy, musi zostać zmieniona i być stosowana zgodnie z najnowszą wiedzą medyczną.
Czy podczas tegorocznych zjazdów: American Society of Clinical Oncology (ASCO), European Society for Medical Oncology (ESMO) oraz PTOK pojawiły się nowości dotyczące leczenia raka nerki? Które z nich są najważniejsze?
J.Ż.: Doniesienia dotyczące nowoczesnych metod leczenia raka nerki rokrocznie pojawiają się na wspomnianych konferencjach naukowych. Ostatnimi czasy doniesienia te pokazują aktualizacje danych dotyczących najważniejszych badań rejestracyjnych. Są one głównie poświęcone weryfikacji skuteczności i bezpieczeństwa schematów złożonych w terapii rozsianego raka nerki w I linii leczenia systemowego. Warto tu wspomnieć o trzech doniesieniach, które w ostatnim czasie były prezentowane.
Na kongresie ESMO w 2021 r. pojawiły się dane mówiące o roli nefrektomii cytoredukcyjnej u pacjentów leczonych według schematu skojarzonego z wykorzystaniem niwolumabu z kabozantynibem. Badania dowiodły, że kwestia nefrektomii cytoredukcyjnej czy zasadności usuwania guza pierwotnego nerki i znaczenia tego zabiegu czy to w opcji redukcyjnej, czy także w opcji radykalnego leczenia pierwotnego, jest cały czas problematyczna.
Dane, na które chciałbym się powołać, mówią o tym, że u pacjentów, u których guz pozostaje w miejscu (nie zostaje usunięty), rokowania są gorsze. W odniesieniu do progresji choroby przewaga stosowania skojarzenia niwolumabu z kabozantynibem w porównaniu z monoterapią sunitynibem w obu grupach: z guzem pierwotnym w miejscu i z guzem pierwotnym usuniętym, jest wyraźna.
Numerycznie wyniki u pacjentów, u których guz pierwotny nie został usunięty, są jednak gorsze. U pacjentów, u których nie usunięto guza pierwotnego, porównując skuteczność leczenia skojarzonego z leczeniem inhibitorami kinazy tyrozynowej w monoterapii, zauważamy również bardzo zbliżone wyniki. Natomiast w przypadku pacjentów, u których guz został usunięty, skuteczność terapii była gorsza. Również czas odpowiedzi na leczenie w tej subpopulacji chorych był nieco gorszy. Wyniki tej analizy skłaniają nas do stałego monitorowania tego problemu, a zasadność usuwania guza pierwotnego będzie z pewnością wracała w naszych przyszłych rozważaniach.
Kolejnym doniesieniem przedstawionym podczas kongresu ESMO 2021 były wyniki badania BONSAI, dotyczące skuteczności kabozantynibu w rzadkiej postaci raka nerki z komórek kanalików zbiorczych. Populacja pacjentów cierpiących na ten typ nowotworu, to chorzy, którym dotychczas nie mogliśmy zbyt wiele zaproponować. Próbowano u nich podejmować leczenie z wykorzystaniem cytostatyków, podobnie jak w guzach urotelialnych z niezadowalającym skutkiem. Prezentowane doniesienie dotyczy raków niejasnokomórkowych nerki, w leczeniu których wciąż obserwujemy pewien deficyt opcji terapeutycznych. Problem skuteczności nowoczesnych leków ukierunkowanych molekularnie, wyboru tych terapii w rakach niejasnokomórkowych nadal pozostaje niewyjaśniony.
Ostatnie warte omówienia doniesienie zostało zaprezentowane podczas kongresu ASCO 2021 — to wyniki badania KEYNOTE-564. Dotyczy ono wykorzystania immunoterapii pembrolizumabem w leczeniu adjuwantowym raka nerki. Zdajemy sobie sprawę, że u części pacjentów, u których prowadzimy leczenie operacyjne z intencją leczenia radykalnego, niestety dochodzi do nawrotów choroby nowotworowej. Wraz ze wzrostem stopnia zaawansowania miejscowego guza i stopnia złośliwości histologicznej, odsetek nawrotów choroby jest stosunkowo wyższy. Stąd zastosowanie immunoterapii, która jest stosunkowo dobrze tolerowana, o specyficznym mechanizmie działania, jest w tej grupie chorych potencjalną opcją terapii, która mogłaby dać duże korzyści pacjentom.
Dane mówiące o tych korzyściach są już publikowane, ale należy je nadal weryfikować, zwłaszcza w odniesieniu do czasu całkowitego przeżycia chorych. Wyniki te jednak pokazują pewien kierunek poszukiwań nowych leków i terapii w nowotworach. Gdy potwierdzą się wyniki prezentowanego badania, osobną kwestią będzie następnie właściwe ułożenie leków w leczeniu sekwencyjnym, jeżeli do praktyki klinicznej wejdzie szeroko leczenie skojarzone. Cały czas powraca bowiem kwestia związana ze skutecznością pozostałych leków, jeśli terapia combo, zastosowana w pierwszej linii leczenia, zawiedzie.
CMX-PL-001236
PRZECZYTAJ TAKŻE: Rak nerki - program lekowy B.10 wymaga gruntownych zmian
Rak nerki - liczne remisje świadczą o skuteczności leczenia skojarzonego
Źródło: Puls Medycyny


![Nadużywanie paracetamolu przez osoby z nadciśnieniem grozi zawałem i udarem mózgu? [BADANIA]](https://images.pb.pl/filtered/fe5a68ee-abc5-49b7-9c6d-61929f6042d9/be72c517-28da-5276-8838-8b9ce81a1a2f_xc_l.jpg)

![W Europie zanieczyszczenia powietrza powodują 800 tys. zgonów rocznie [WIDEO]](https://images.pb.pl/filtered/84b29d13-0727-4f42-8b21-de9566273376/76b0a951-3dc2-5503-975c-34480424e917_xc_l.jpg)
![Szansa na poprawę jakości życia dla pacjentów z HS [WIDEO]](https://images.pb.pl/filtered/08d54b79-36f0-499d-9e5e-731b6fdc1725/5e01a470-0cd4-51a2-9c4e-afeee2fc55b0_xc_l.png)






