Użycie leków opioidowych u chorych z bólem nienowotworowym powinno być szersze
Wokół stosowania analgetyków opioidowych w terapii bólu nieonkologicznego narosło wiele obaw — czy słusznie? Wybór określonego preparatu z grupy tych leków oraz przestrzeganie zasad ich podawania czyni to leczenie skutecznym i bezpiecznym.
Możliwość korzystania z silnych analgetyków opioidowych (AO) u pacjentów cierpiących z powodu ostrego i przewlekłego bólu, który nie ma podłoża nowotworowego, jest bardzo istotna w praktyce klinicznej. Dlatego warto upowszechniać rekomendacje ich stosowania. Uprawnienie do wystawienia recepty Rpw ma każdy lekarz z ważnym prawem wykonywania zawodu, w tym oczywiście także specjaliści medycyny rodzinnej. Statystyki wykazują jednak, że tylko 60 proc. tych lekarzy przepisuje pacjentom analgetyki opioidowe.
Sytuacje wymagające podania silnego analgetyku
Mimo że analgetyki opioidowe dosyć powszechnie kojarzą się z terapią bólu nowotworowego, ich zastosowanie u pacjentów podstawowej opieki zdrowotnej lub szpitalnego oddziału ratunkowego jest w wielu sytuacjach uzasadnione. Kiedy ich podanie jest konieczne?
– Podanie tych leków jest zasadne w przypadku pacjentów z bólem ostrym w przebiegu np. kolki nerkowej, ostrym stanem rwy kulszowej, zaostrzeniem choroby zwyrodnieniowej stawów, bólem niedokrwiennym czy ostrym bólem neuropatycznym. Nie są to więc chorzy onkologiczni, ale to nie powód, by pozostawiać ich bez pomocy. A przecież do gabinetów POZ lub na SOR-y zgłaszają się również osoby chore na nowotwór, ale będące dopiero w trakcie diagnozowania, oczekujące na konsultację onkologiczną lub objęcie opieką paliatywną czy na kontynuację albo modyfikację leczenia w ramach poradni leczenia bólu — zaznacza dr n. med. Magdalena Kocot-Kępska, specjalistka anestezjologii i leczenia bólu z Zakładu Badania i Leczenia Bólu Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie.
Pod opiekę lekarzy niespecjalizujących się ściśle w terapii bólu trafiają również chorzy cierpiący na ból przewlekły bez rozpoznania nowotworu.
– Często są to osoby starsze i niepełnosprawne, w przypadku których dotychczas prowadzone leczenie bólu nie przyniosło rezultatu. To także grupa pacjentów potencjalnie wymagających leczenia z wykorzystaniem opioidów — dodaje dr Kocot-Kępska.
Znacznie poniżej średniej europejskiej
W Polsce z przewlekłym bólem zmaga się 20-27 proc. dorosłej populacji, to jest ok. 6-8 mln osób, z czego połowę stanowią seniorzy po 65. roku życia. Jak wskazuje dr Magdalena Kocot-Kępska, 5-6 proc. dorosłych w Polsce cierpi z powodu bólu o znacznym nasileniu, którzy potencjalnie mogą wymagać zastosowania analgetyków opioidowych. To nie jest znacząco wysoki odsetek, jednak nadal oznacza, że terapia tymi lekami mogłaby przynieść korzyść zdrowotną 1,5-1,8 mln osób.
W ocenie ekspertki, wiele obaw i wątpliwości, jakie narosły wokół przyjmowania opioidów, sprawiło, że w Polsce stosuje się pięć razy mniej tych analgetyków niż wynosi średnia europejska. Odróżnia to Europę, a szczególnie jej centralne i wschodnie regiony, od USA, gdzie z kolei za szerszym wykorzystaniem opioidów w leczeniu pacjentów z bólem nie poszło odpowiednie monitorowanie bezpieczeństwa terapii, czego efektem jest zjawisko kryzysu opioidowego.
– W Europie Środkowo-Wschodniej pacjenci otrzymują zbyt mało analgetyków opioidowych w stosunku do potrzeb — podkreśla dr Kocot-Kępska.
Kryteria bezpiecznego użycia AO
Dr Magdalena Kocot-Kępska podkreśla, że opioidy to podstawowe, skuteczne leki w terapii bólu ostrego i przewlekłego o umiarkowanym i dużym natężeniu, także w przypadku dolegliwości pochodzenia nieonkologicznego. Leki z tej kategorii charakteryzuje wysoki stopień bezpieczeństwa — pod warunkiem znajomości przez lekarza ich charakterystyki farmakokinetycznej i farmakodynamicznej. Nadal są aktualne rekomendacje Polskiego Towarzystwa Leczenia Bólu, Polskiego Towarzystwa Neurologicznego i Polskiego Towarzystwa Medycyny Rodzinnej z 2015 r. dotyczące stosowania analgetyków opioidowych u pacjentów z bólem przewlekłym pochodzenia nienowotworowego (BPPN).
– Jednym z podstawowych kryteriów, jakie powinien spełnić pacjent, w przypadku którego rozważamy włączenie AO, jest wtórny charakter dolegliwości bólowych: ból musi wynikać z nieuleczalnej, przewlekłej choroby. Jeśli nie jesteśmy w stanie w precyzyjny sposób wskazać przyczyny bólu, a więc ma on charakter pierwotny (nocyplastyczny) , wówczas zastosowanie AO nie jest uzasadnione — wyjaśnia anestezjolożka.
— Dobrym przykładem bólu nocyplastycznego są dolegliwości w przebiegu fibromialgii. U chorych z bólem wtórnym zaordynowanie AO będzie możliwe tylko wtedy, gdy dotychczasowe odpowiednie i prawidłowe leczenie farmakologiczne i niefarmakologiczne pozostaje nieskuteczne, nietolerowane, niedostępne lub przeciwwskazane. W takich wypadkach warto rozważyć włączenie analgetyków opioidowych - dodaje.
Jednocześnie ekspertka wskazuje, że leczenie z wykorzystaniem analgetyków opioidowych należy rozpoczynać od niskich dawek, zawsze kojarząc lek z innymi metodami terapii, także niefarmakologicznymi, np. rehabilitacyjnymi czy interwencyjnymi
– Warto wspólnie z chorym ustalić cele terapii oraz ocenić, na ile jest realne ich osiągnięcie. Należy przy tym zdawać sobie sprawę, że włączenie AO nie zawsze umożliwi zmniejszenie bólu, ale zdecydowanie może poprawić codzienne funkcjonowanie chorego. Początkowe dawki leków powinny być niskie, a jeśli po trzech miesiącach cele terapii nie zostaną osiągnięte, tzn. funkcjonowanie pacjenta nie ulegnie poprawie, leczenie należy przerwać — zaznacza dr Magdalena Kocot-Kępska.
Zastosowanie silnych opioidów u chorego z BPPN: ogólne zasady
- AO nie są panaceum na wszystkie dolegliwości bólowe;
- AO należy stosować tylko w określonych sytuacjach klinicznych, po wnikliwym rozważeniu bilansu korzyści i ryzyka dla danego pacjenta;
- Zastosowanie AO powinno być jedynie częścią wielokierunkowego leczenia;
- Pracownicy opieki zdrowotnej powinni posiadać odpowiednią wiedzę na temat oceny klinicznej i postępowania u chorego z BPPN.
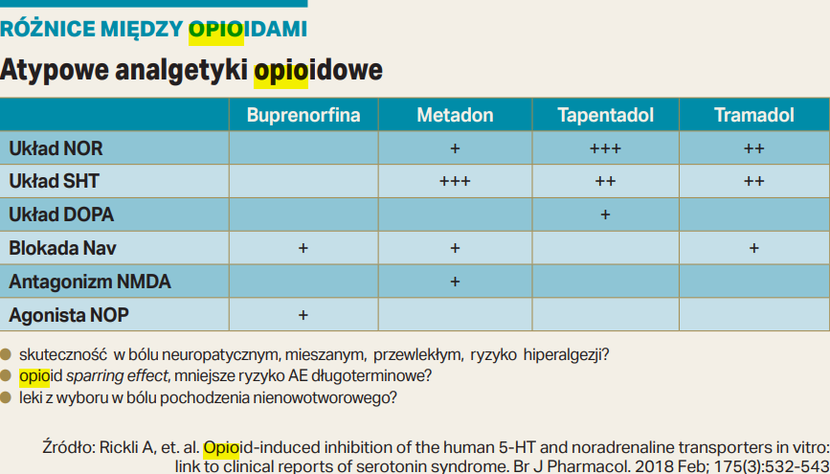
Właściwości atypowych analgetyków opioidowych
Dostępne obecnie na rynku analgetyki opioidowe istotnie różnią się pomiędzy sobą w zakresie skuteczności i długoterminowego bezpieczeństwa ich stosowania.
– Sięgając po analgetyki opioidowe dla pacjenta z BPPN należy wybrać lek, który nie będzie powodował zaburzeń immunologicznych, zmniejszenia stężenia hormonów płciowych oraz charakteryzujący się niskim ryzykiem rozwoju tolerancji i uzależnienia. Te kryteria spełnia jedynie część AO, mianowicie tzw. atypowe analgetyki opioidowe. Oddziałują one na układ opioidowy w sposób typowy dla opioidów, ale działają też przez inne układy zaangażowane w powstawanie i kontrolę bólu — mówi ekspertka.
Jak dodaje dr Kocot-Kępska, ze względu na swój zróżnicowany mechanizm działania atypowe analgetyki opioidowe wykazują wszechstronne oddziaływanie terapeutyczne. Warto zatem rozważyć, na ile mogą stanowić skuteczną oraz bezpieczną opcję leczenia dla pacjentów z bólem pochodzenia nienowotworowego. W praktyce klinicznej lekarze niespecjalizujący się w leczeniu bólu będą mieli do dyspozycji przede wszystkim: buprenorfinę, tapentadol i tramadol.

Komu zaordynować tramadol, tapentadol, komu buprenorfinę
– Tramadol, ze względu na swój unikatowy mechanizm działania, okazuje się skuteczny w leczeniu różnie uwarunkowanych zespołów bólowych. Badania potwierdzają jego efektywność w terapii bólu: receptorowego, mieszanego, nocyplastycznego i neuropatycznego. To jedyny opioid, który można zastosować u pacjentów z fibromialgią. Istotnym aspektem pozostaje bezpieczeństwo terapii tramadolem, ponieważ zarówno lekarze, jak i pacjenci obawiają się potencjalnych działań niepożądanych, takich jak: nudności, wymioty czy zawroty głowy. Ryzyko ich pojawienia się można zmniejszyć poprzez stopniowe miareczkowanie dawki, zaczynając od mniejszej i powoli ją zwiększając. Początkowe dawki warto także podawać na noc — wskazuje dr Kocot-Kępska.
Drugi z atypowych analgetyków opioidowych, tapentadol, ze względu na swój podwójny mechanizm działania, również wykazuje wysoką skuteczność w przebiegu różnych zespołów bólowych — w redukcji bólu nocyceptywnego, neuropatycznego oraz u chorych na nowotwór.
– Profil bezpieczeństwa tapentadolu jest porównywalny z analgetykami działającymi ośrodkowo, jednak jest on lepiej tolerowany niż klasyczne opioidy. Ryzyko wystąpienia zaparć, wymiotów jest w jego przypadku mniejsze niż po zastosowaniu np. oksykodonu. Mniejsze jest także niebezpieczeństwo rozwoju depresji oddechowej, zaburzeń endokrynologicznych i innych działań niepożądanych, dzięki czemu tapentadol może być bezpiecznie stosowany u pacjentów z niewydolnością nerek. To lek pod wieloma względami unikatowy, działający wielokierunkowo — zarówno na układ opioidowy, jak i poprzez inhibicję wychwytu zwrotnego noradrenaliny — objaśnia dr Kocot-Kępska.
Buprenorfina, obok fentanylu, należy do opioidów stosowanych w systemach transdermalnych. Fentanyl nie jest jednak zalecany w terapii bólu pochodzenia nienowotworowego.
– Z leczenia przeciwbólowego buprenorfiną w sposób transdermalny płynie dla pacjenta wiele korzyści. To m.in. możliwość dawkowania co 3-4 dni, w zależności od preparatu, ominięcie przewodu pokarmowego, stabilne stężenie w osoczu oraz mniej działań niepożądanych, przede wszystkim zaparć — wymienia anestezjolożka. Jak zaznacza, dla pacjentów istotna może być również sama prostota i wygoda stosowania leku.
– Dla kogo buprenorfina będzie więc optymalnym wyborem? Warto rozważyć jej zastosowanie w przypadku pacjentów z nasilonym bólem nienowotworowym (także mieszanym i neuropatycznym), w wieku podeszłym, z niewydolnością nerek i wysokim ryzykiem rozwoju uzależnienia. To także lek bezpieczniejszy pod kątem ryzyka depresji oddechowej, zaparć oraz rozwoju tolerancji, a ponadto nie skutkuje immunosupresją i nie powoduje zaburzeń endokrynologicznych. Co więcej, buprenorfina charakteryzuje się dodatkowym działaniem przeciwdepresyjnym i przeciwlękowym, występującymi niezależnie od zmniejszenia bólu. Lek ten posiada również właściwości hamujące hiperalgezję, dzięki czemu u wielu pacjentów udaje się zmniejszyć poziom wrażliwości na ból — mówi dr Kocot-Kępska.
Możliwości połączeń i zasady odstawiania leków
Wielu lekarzy nadal obawia się, że jednym z działań niepożądanych analgetyków opioidowych może być wystąpienie depresji oddechowej. Dr Kocot-Kępska zaznacza jednak, że atypowe analgetyki opioidowe charakteryzują się niższym ryzykiem powodowania depresji oddechowej, choć może ono znacząco wzrosnąć w sytuacji ich nieprawidłowego łączenia z alkoholem i benzodiazepinami. Zgodnie z aktualnymi rekomendacjami, atypowe analgetyki opioidowe można bezpiecznie łączyć z analgetykami o innym mechanizmie działania, takimi jak paracetamol, metamizol i niesteroidowe leki przeciwzapalne (NLPZ) oraz koanalgetykami.
– Jeśli zaistnieje potrzeba odstawienia analgetyku opioidowego, przede wszystkim nie należy robić tego nagle, lecz stopniowo zmniejszać dawki w tempie uzależnionym od sytuacji klinicznej. Nagłe odstawienie będzie się wiązało z silną aktywacją układu współczulnego, może skutkować m.in.: tachykardią, nadciśnieniem, kardiomiopatią stresową, ostrym obrzękiem płuc, a nawet nagłym zatrzymaniem krążenia — zaznacza w podsumowaniu dr Kocot-Kępska.
Na podstawie wykładu wygłoszonego podczas konferencji „Kompendium leczenia bólu”, która odbyła się 19 kwietnia.
PRZECZYTAJ TAKŻE: Dr Woroń: skuteczna terapia bólu w RZS powinna być „szyta na miarę”
Źródło: Puls Medycyny







![W Europie zanieczyszczenia powietrza powodują 800 tys. zgonów rocznie [WIDEO]](https://images.pb.pl/filtered/84b29d13-0727-4f42-8b21-de9566273376/76b0a951-3dc2-5503-975c-34480424e917_xc_l.jpg)
![Szansa na poprawę jakości życia dla pacjentów z HS [WIDEO]](https://images.pb.pl/filtered/08d54b79-36f0-499d-9e5e-731b6fdc1725/5e01a470-0cd4-51a2-9c4e-afeee2fc55b0_xc_l.png)




![Popularne leki na odchudzanie i cukrzycę zmniejszają ryzyko wystąpienia niektórych nowotworów [BADANIE]](https://images.pb.pl/filtered/501a8320-66e2-45e0-b35d-144626ecb33e/581b30c6-b3c5-5ee9-9277-5115222b2423_mc_4.jpg)
![Przyjmowanie preparatów multiwitaminowych nie przedłuża życia, a wręcz może je skracać [BADANIA]](https://images.pb.pl/filtered/01a0544d-fda5-48f0-8c10-ee7e476368ab/cfb1d837-7a5e-5705-aa54-f5878b543446_mc_4.jpg)
