Od prostego obniżenia ciśnienia tętniczego do wielowymiarowej ochrony
Dziś trudno sobie wyobrazić, że jeszcze w latach 30. i 40. ubiegłego stulecia możliwości leczenia nadciśnienia tętniczego były bardzo ograniczone. Jedyne postępowanie obejmowało leczenie niefarmakologiczne lub chirurgiczne, obarczone poważnymi działaniami niepożądanymi.

Pierwsze leki wprowadzone do terapii nadciśnienia tętniczego (NT) — heksametonium i trimetafan — jakkolwiek skutecznie obniżały ciśnienie, jednak profil działań niepożądanych ograniczał ich zastosowanie kliniczne.
Lata 50. stały się przełomem w leczeniu nadciśnienia tętniczego
Dopiero początek lat 50. ubiegłego wieku przynosi przełom — wprowadzono do leczenia alkaloidy uzyskane z korzenia Rauwolfia serpentina, a następnie hydralazynę i guanetydynę. Lata 50. i 60. to debiut kolejnych leków hipotensyjnych — diuretyków tiazydowych, spironolaktonu, metyldopy, klonidyny i beta-adrenolityków.
Zidentyfikowanie w 1977 r. kaptoprylu — leku hamującego aktywność konwertazy angiotensyny — stworzyło zupełnie nowe możliwości w terapii nadciśnienia tętniczego. W kolejnych latach wprowadzano do praktyki klinicznej wiele innych preparatów z tej grupy leków. Dziś inhibitory konwertazy angiotensyny stanowią fundament nowoczesnej terapii hipotensyjnej.
W następnych latach wprowadzone zostały sartany i inhibitory reniny, ale także preparaty długo działające o korzystnym profilu tolerancji w obrębie poszczególnych grup, np. amlodypina w 1990 r. i indapamid o przedłużonym uwalnianiu w 1994 r.
Leczenie NT według wytycznych z 1999 i 2018 r.
Koniec XX i początek XXI wieku w leczeniu przeciwnadciśnieniowym to głównie stosowanie monoterapii. Większość badań odnoszących się do terapii NT koncentrowała się na optymalnym wyborze leku hipotensyjnego w monoterapii. Dziś w terapii nadciśnienia tętniczego nastąpiła zmiana dogmatu — z monoterapii na leczenie skojarzone: od momentu rozpoczęcia z preferencją preparatu złożonego. Obecnie zatem bardziej zastanawiamy się nad optymalnym kojarzeniem dwóch lub trzech leków hipotensyjnych niż nad wyborem leku w monoterapii.
Na rycinie 1 przedstawiono losy chorego na nadciśnienie tętnicze w wieku 50 lat, leczonego zgodnie z wytycznymi z 1999 r. i z 2018 r. W 1999 r. pacjentowi zalecono najpierw modyfikację stylu życia, następnie monoterapię ze zwiększaniem dawki i dopiero później leczenie skojarzone. Efekt — chory uzyskiwał wartości docelowe ciśnienia tętniczego po 12 miesiącach.
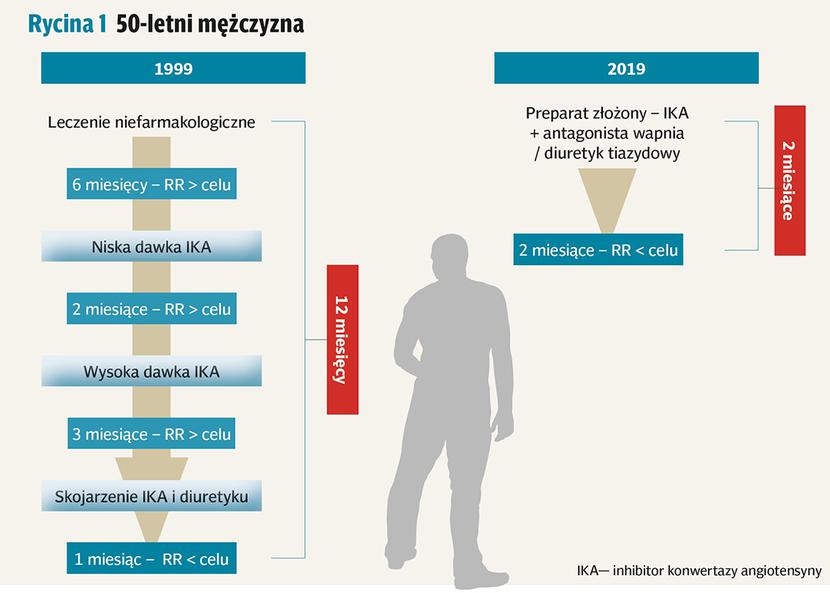
Obecnie u tego samego chorego farmakoterapię nadciśnienia tętniczego rozpoczynamy jednocześnie z modyfikacją stylu życia i od początku stosujemy leczenie skojarzone z preferencją preparatu złożonego. Efekt — 2/3 chorych uzyskuje wartości docelowe ciśnienia tętniczego w ciągu pierwszych dwóch miesięcy terapii. Gdyby u tego chorego po 4-8 tygodniach nie zostały uzyskane wartości docelowe ciśnienia tętniczego, dołączono by trzeci lek hipotensyjny (preferencja dla preparatu złożonego opartego na trzech lekach — chory otrzymuje cały czas jedną tabletkę). Efekt — uzyskanie docelowych wartości ciśnienia tętniczego u ponad 80 proc. chorych.
Ewolucja wartości docelowych RR
Kolejne wytyczne postępowania w nadciśnieniu tętniczym zmieniały wartości docelowe ciśnienia tętniczego. W pierwszym raporcie JNC z 1977 r. docelowe wartości ciśnienia tętniczego obejmowały tylko rozkurczowe CT — zalecano, by obniżać je poniżej 90 mm Hg. Obecnie uważa się, że wartości skurczowe ciśnienia tętniczego lepiej korelują z ryzykiem sercowo-naczyniowym od ok. 50. roku życia niż CT rozkurczowe.
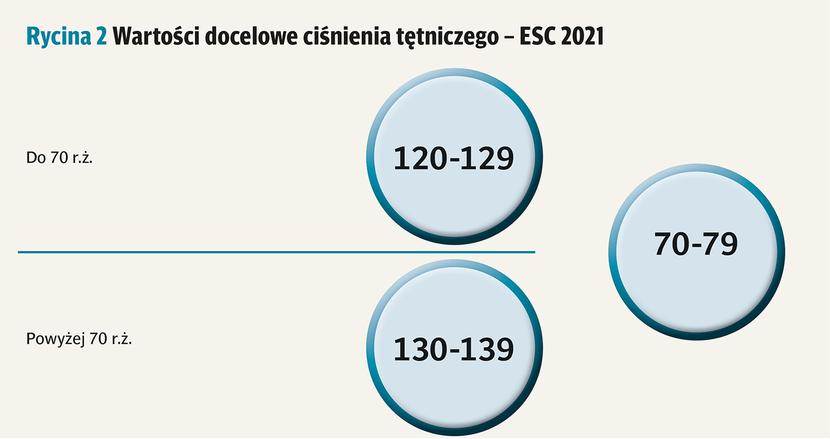
Najnowsze wytyczne — europejskie z 2018 r. i polskie z 2019 r. — wprowadziły nowe docelowe wartości ciśnienia tętniczego: poniżej 130/80 mm Hg u osób do 65. roku życia. Wytyczne prewencji sercowo-naczyniowej z 2021 r. zalecają te wartości u osób do 70. roku życia (ryc. 2). Kolejne wytyczne będą w wyborze docelowych wartości ciśnienia tętniczego bardziej kierować się wiekiem biologicznym niż metrykalnym.
Intensywne leczenie hipotensyjne przedłuża życie
Przełomem w terapii nadciśnienia tętniczego była publikacja wyników badania Veterans Administration Cooperative Study. Było to pierwsze badanie, w którym udowodniono bezsporne korzyści płynące z leczenia nadciśnienia tętniczego. Stanowiło to zasadniczy zwrot w trwającej od lat dyskusji nad znaczeniem i celowością leczenia farmakologicznego chorych na nadciśnienie tętnicze.
W następnych dekadach realizowano kolejne badania, które potwierdzały korzyści z leczenia hipotensyjnego w różnych grupach chorych na NT, a także z bardziej intensywnej terapii. Dziś wiemy, że skuteczna i intensywna terapia nadciśnienia tętniczego przedłuża życie. Ponadto wyniki badania ASCOT wskazują, że efekt właściwie dobranej terapii (skojarzenie amlodypiny i peryndoprylu) obserwowany jest także w perspektywie kolejnych dekad (obserwacja 20-letnia).
Współczesna koncepcja terapii NT
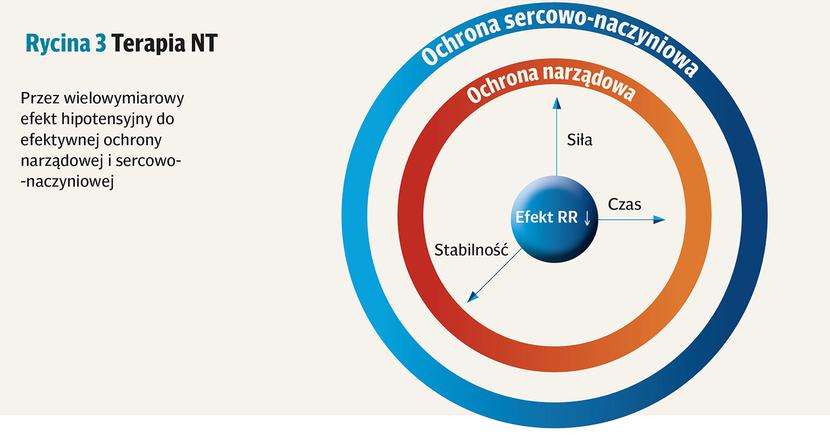
Koncepcja ta nie obejmuje tylko samego obniżania ciśnienia tętniczego, ale ważny jest też sposób, w jaki się to dokonuje. Inaczej mówiąc, ważny jest nie tylko aspekt ilościowy, ale też jakościowy. Liczą się więc:
- Siła działania
Efekt hipotensyjny, czyli obniżenie ciśnienia tętniczego w toku terapii NT jest podstawowym elementem oceny skuteczności leków hipotensyjnych. Wykazano, że aby uzyskać wartości docelowe ciśnienia tętniczego, należy opierać się na prostym, pragmatycznym schemacie działania: 1) rozpoczynamy leczenie od dwóch leków hipotensyjnych (preferencja dla preparatu złożonego); 2) w przypadku nieuzyskania wartości docelowych dołączamy trzeci lek hipotensyjny (preferencja dla preparatu złożonego); 3) w przypadku nieuzyskania wartości docelowych dołączamy czwarty lek hipotensyjny.
Ważna zasada: intensyfikujemy leczenie przez dołączanie kolejnych leków hipotensyjnych, a nie zmianę preparatów i zwiększanie dawek. Ten pragmatyczny schemat jest oparty na wynikach badań klinicznych. Przykładem mogą tu być badania z użyciem długo działających leków hipotensyjnych, stosowanych w postaci preparatów złożonych opartych na peryndoprylu i amlodypinie oraz peryndoprylu i indapamidzie. Wykazano istotny, proporcjonalny do wartości wyjściowych efekt hipotensyjny oraz skuteczność w różnych grupach chorych (w wieku podeszłym, u pacjentów z cukrzycą lub z chorobą otyłościową).
Zasadność intensyfikacji leczenia przez zwiększanie liczby stosowanych leków wykazano w badaniach, w których zastosowanie skojarzenia opartego na trzech lekach (peryndopryl, indapamid, amlodypina) prowadziło do uzyskania poprawy kontroli ciśnienia tętniczego.
- Czas działania
Obowiązujące wytyczne podkreślają, że w terapii nadciśnienia tętniczego powinny być stosowane leki o długim, obejmującym całą dobę czasie działania.
Na łamach „Pulsu Medycyny” podkreślaliśmy znaczenie pomiarów domowych ciśnienia tętniczego — właściwie zastosowane pozwalają ocenić, czy dany lek działa przez całą dobę. Wystarczy zalecić schemat 2 x 2 pomiary przez 7 dni przed wizytą. Dwa pomiary wykonywane są rano przed przyjęciem kolejnej dawki leku, pozwalają więc ocenić, czy efekt dawki z poprzedniego poranka jest nadal widoczny i czy chory ma dobrze kontrolowane ciśnienie tętnicze w godzinach porannych. Jest to szczególnie ważne, ponieważ w godzinach porannych częściej dochodzi do zawału serca czy udaru mózgu.
W badaniach klinicznych oceniano czas działania leków hipotensyjnych. Przykładem mogą tu być badania z zastosowaniem preparatu złożonego opartego na peryndoprylu, indapamidzie i amlodypinie. Mourad i wsp. w interesującym badaniu wykazali, że zastosowanie preparatu złożonego z 3 leków hipotensyjnych było związane z istotnym, równomiernym obniżeniem ciśnienia tętniczego z okresu dnia i nocy w całodobowej rejestracji CT oraz w porannych i wieczornych pomiarach domowych.
- Stabilność działania
Rosnąca liczba danych wskazuje, że zwiększona zmienność ciśnienia tętniczego w całodobowej rejestracji (ABPM), pomiarach domowych i pomiarach gabinetowych (pomiędzy kolejnymi wizytami) jest związana nie tylko z większym ryzykiem wystąpienia zdarzeń sercowo-naczyniowych, ale również z większym ryzykiem zaburzeń funkcji poznawczych. Ocena zmienności CT może stanowić więc dodatkowy wykładnik jakości kontroli nadciśnienia tętniczego. Wyniki badań wskazują, że stosowanie leków hipotensyjnych o długim czasie działania może korzystnie wpływać na zmienność ciśnienia tętniczego. Wykazano to m.in. dla skojarzenia peryndoprylu i amlodypiny w analizach badania ASCOT.
Warto również odnotować analizę, w której stwierdzono, że zmienność ciśnienia tętniczego pomiędzy wizytami jest tym większa, im większą liczbę leków hipotensyjnych chorych przyjmuje. Może to wynikać m.in. ze zmian w stopniu stosowania się do zaleceń pomiędzy wizytami, które mogą być bardziej wyrażone u chorych z większą liczbą stosowanych leków. Stosowanie preparatów złożonych opartych na dwóch i trzech lekach hipotensyjnych pozwoli — poprzez poprawę stosowania się do zaleceń — na zmniejszenie zmienności wartości ciśnienia tętniczego pomiędzy wizytami.
- Ochrona narządowa
W badaniu skuteczności leków hipotensyjnych w ochronie narządowej u chorych na nadciśnienie tętnicze koncentrowano się przede wszystkim na ocenie wpływu leków na albuminurię i przerost mięśnia lewej komory. Wykazano, że zmniejszenie albuminurii i masy lewej komory w trakcie leczenie jest związane ze zmniejszeniem ryzyka sercowo-naczyniowego.
Leczenie oparte na lekach zapewniających kontrolę ciśnienia tętniczego zarówno w odniesieniu do siły, długości działania, jak i stabilności jest związane z bardziej wyrażoną ochroną narządową.
Mazza i wsp. ocenili wpływ na masę lewej komory skojarzenia opartego na peryndoprylu, indapamidzie i amlodypinie. W 14-miesięcznej obserwacji wykazano istotne zmniejszenie przerostu mięśnia lewej komory, które było bardziej wyrażone u chorych stosujących preparat złożony (trójtabletka) w porównaniu ze stosowaniem trzech leków w postaci osobnych preparatów. Stosowanie preparatu złożonego było związane z bardziej długotrwałym i stabilnym efektem hipotensyjnym, co przełożyło się na bardziej wyrażoną ochronę narządową.
- Zmniejszenie częstości zdarzeń sercowo-naczyniowych
To ostatni, ale najważniejszy element, będący sumą wszystkich poprzednich. Dla przywoływanych już: peryndoprylu, indapamidu i amlodypiny, które spełniają wszystkie powyższe elementy terapii nadciśnienia tętniczego, w dużych badaniach klinicznych stwierdzono wpływ na zmniejszenie częstości zdarzeń sercowo-naczyniowych. Wskazuje to (ryc. 3), że wszystkie omówione komponenty terapii nadciśnienia tętniczego są ważne, by uzyskać najbardziej wyrażone z niej korzyści.
Czy jesteśmy skuteczni w praktyce?
Dysponujemy skutecznymi lekami, zalecany schemat terapii nadciśnienia tętniczego jest prosty i pragmatyczny, ale czy leczymy skutecznie? Pomimo istotnej poprawy skuteczności leczenia nadciśnienia tętniczego w Polsce na początku XXI w., skuteczność jego leczenia w Stanach Zjednoczonych zawsze budziła „zazdrość”. Duże badania epidemiologiczne wskazywały bowiem na wysoki, ponad 50-procentowy odsetek chorych z kontrolowanym nadciśnieniem tętniczym (spośród wszystkich chorych na NT).
Najnowsza analiza programu National Health and Nutrition Examination Survey (NHANES) wskazuje jednak na odwrócenie tych korzystnych trendów w dekadzie przed epidemią COVID-19. Proporcja chorych z dobrze kontrolowanym nadciśnieniem tętniczym (spośród wszystkich chorych z niewykrytym, nieleczonym i leczonym nadciśnieniem tętniczym) obniżyła się z 52,8 proc. do 48,2 proc.
Zakłada się, że w okresie pandemii COVID-19 doszło do dalszego pogorszenia stopnia kontroli ciśnienia tętniczego. Mamy skuteczne narzędzia, zapewniające wielowymiarową ochronę dla chorych, powinniśmy je częściej wykorzystywać, by przywrócić korzystne trendy w poprawie skuteczności leczenia nadciśnienia tętniczego.
PRZECZYTAJ TAKŻE: Prawidłowy schemat terapii nadciśnienia tętniczego w dobie post-COVID

prof. dr hab. n. med. Andrzej Januszewicz, konsultant krajowy w dziedzinie hipertensjologii, kierownik Kliniki Nadciśnienia Tętniczego Narodowego Instytutu Kardiologii kardynała Stefana Wyszyńskiego — Państwowego Instytutu Badawczego

dr hab. n. med. Piotr Dobrowolski, prof. inst., sekretarz Polskiego Towarzystwa Nadciśnienia Tętniczego

prof. dr hab. n. med. Aleksander Prejbisz, prezes Polskiego Towarzystwa Nadciśnienia Tętniczego
Źródło: Puls Medycyny






![W Europie zanieczyszczenia powietrza powodują 800 tys. zgonów rocznie [WIDEO]](https://images.pb.pl/filtered/84b29d13-0727-4f42-8b21-de9566273376/76b0a951-3dc2-5503-975c-34480424e917_xc_l.jpg)
![Szansa na poprawę jakości życia dla pacjentów z HS [WIDEO]](https://images.pb.pl/filtered/08d54b79-36f0-499d-9e5e-731b6fdc1725/5e01a470-0cd4-51a2-9c4e-afeee2fc55b0_xc_l.png)






