Obrazowanie PSMA-PET to krok naprzód w diagnostyce raka prostaty - jak optymalnie leczyć pacjentów z pojedynczymi przerzutami w molekularnych badaniach obrazowych?
De novo oligometastatyczny rak gruczołu krokowego (omPCa) zdiagnozowany na podstawie obrazowania PSMA-PET to nowa, odrębna jednostka chorobowa, jednak jej optymalne leczenie pozostaje nieznane. Pierwsze wieloośrodkowe europejskie badanie, opublikowane na łamach „European Urology Oncology”, wykazało, że w tym przypadku cytoredukcyjna radykalna prostatektomia może zapewniać korzyści w zakresie przeżycia, jak również bardzo dobre wyniki funkcjonalne - wskazuje dr hab. Paweł Rajwa ze Śląskiego Uniwersytetu Medycznego w Katowicach, pierwszy autor badania.
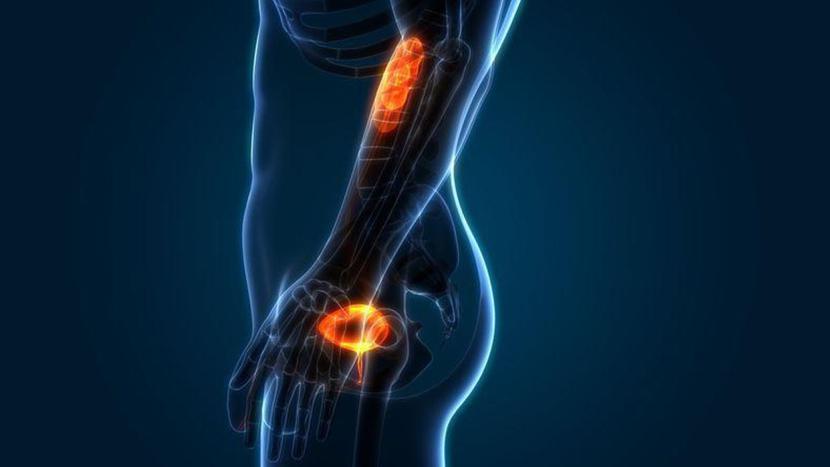
- Konwencjonalne metody obrazowania, takie jak tomografia komputerowa i scyntygrafia kości, mają niewystarczającą czułość w ocenie stopnia zaawansowania choroby u mężczyzn z rakiem gruczołu krokowego wysokiego ryzyka. Część pacjentów zdiagnozowanych w ten sposób może mieć ukrytą chorobę oligometastatyczną, charakteryzującą się ograniczoną liczbą zmian przerzutowych w określonych lokalizacjach.
- Wykazano, że badanie PSMA-PET jest dokładniejsze w wykrywaniu przerzutów niż ww. metody obrazowania - dzięki niemu można uwidocznić zmiany przerzutowe niewidoczne w tomografii komputerowej i scyntygrafii kości, a tym samym bardziej personalizować terapię.
- Nie wiadomo jednak, jak optymalnie leczyć pacjentów z oligometastatycznym rakiem gruczołu krokowego de novo zdiagnozowanym na podstawie badania PSMA-PET.
- Próbą odpowiedzi na to pytanie są wyniki badania opublikowanego na łamach „European Urology Oncology”, którego celem było sprawdzenie, jakie są wyniki onkologiczne cytoredukcyjnej radykalnej prostatektomii (cRP) u omawianej grupy chorych.
Obrazowanie PSMA-PET zastępuje konwencjonalne obrazowanie
W 2020 r. na łamach „The Lancet”* opublikowano wyniki analizy wskazującej, że obrazowanie PSMA-PET, czyli pozytonowa tomografia emisyjna ze znakowaniem antygenu błonowego specyficznego dla komórek gruczołu krokowego, charakteryzuje się o 27 proc. większą dokładnością w wykrywaniu przerzutów w porównaniu z połączonymi wynikami tomografii komputerowej i scyntygrafii kości. Badanie PSMA-PET charakteryzuje się większą czułością (85 proc. vs 38 proc.) i swoistością (98 proc. vs 91 proc.) w porównaniu do konwencjonalnych metod obrazowania.
– Pozytywna wartość predykcyjna badania PSMA-PET jest bardzo wysoka, sięgająca 90 proc., tzn. prawdopodobieństwo, że osoba z dodatnim wynikiem badania faktycznie ma przerzuty, wynosi 90 proc. W przypadku konwencjonalnych metod obrazowania: tomografii komputerowej i scyntygrafii kości, pozytywna wartość predykcyjna jest dużo niższa - tłumaczy dr hab. n. med. Paweł Rajwa z Kliniki Urologii Wydziału Nauk Medycznych w Zabrzu Śląskiego Uniwersytetu Medycznego, członek europejskich komitetów i grup badawczych, m.in. Europejskiego Towarzystwa Urologicznego ds. raka prostaty (EAU YAU Working Group Prostate Cancer), redaktor platformy edukacyjnej Europejskiego Towarzystwa Urologicznego UROONCO, honorowy pracownik naukowy University College London.
Zgodnie z europejskimi wytycznymi, badanie PSMA-PET jest zalecane w celu określania stopnia zaawansowania raka gruczołu krokowego u mężczyzn z grupy pośredniego i wysokiego ryzyka. W zależności od wyników tego badania należy dobrać odpowiednią terapię.
– Zwykle standardem u pacjentów z oligometastatycznym rakiem prostaty jest hormonalna terapia systemowa oraz radioterapia. Jednak takie postępowanie jest dedykowane chorym zdiagnozowanym za pomocą konwencjonalnych metod obrazowania. Nie wiadomo, jak optymalnie leczyć pacjentów z oligometastatycznym rakiem prostaty de novo zdiagnozowanym na podstawie badania PSMA-PET - mówi ekspert.
Na to pytanie próbują odpowiedzieć badacze w analizie opublikowanej w 2023 r. na łamach „European Urology Oncology”**, której pierwszym autorem jest dr hab. Paweł Rajwa. W tym pierwszym wieloośrodkowym badaniu europejskim naukowcy sprawdzili, jakie są wyniki onkologiczne radykalnej prostatektomii cytoredukcyjnej w przypadku oligometastatycznego raka prostaty zdiagnozowanego na podstawie PSMA-PET.
W poszukiwaniu optymalnej metody postępowania
Do badania włączono 116 pacjentów z 13 ośrodków referencyjnych w 5 krajach europejskich (Austria, Belgia, Niemcy, Polska i Włochy) leczonych z powodu oligometastatycznego raka stercza de novo rozpoznanego na podstawie badania PSMA-PET w diagnostyce pierwotnej. Ogółem, u 88% pacjentów ustalono stopień zaawansowania przy użyciu PSMA-PET/TK i u 12% przy użyciu PSMA-PET/MRI.
Z analizy wyłączono pacjentów, którzy otrzymali neoadjuwantowe leczenie systemowe przed pierwotnym, diagnostycznym badaniem PSMA-PET, gdyż - jak tłumaczy dr hab. Paweł Rajwa - “taka terapia zmniejsza skuteczność obrazowania PSMA-PET w wykrywaniu przerzutów, co wykazałem w innym badaniu, opublikowanym na łamach „European Urology Open Science”.
– Ze względu na większą dokładność badania PSMA-PET w wykrywaniu przerzutów w porównaniu z obrazowaniem konwencjonalnym, w naszym badaniu zastosowaliśmy zmodyfikowaną, rozszerzoną definicję oligometastatycznego raka stercza - to nowotwór z przerzutami do węzłów chłonnych miM1a i/lub miM1b z pięcioma lub mniejszą liczbą przerzutów do kości i/lub miM1c z trzema lub mniejszą liczbą zmian w płucach. Rozszerzenie definicji wynika z faktu wykorzystania dokładniejszej metody obrazowania oraz nowych dowodów, które pokazują, że np. przerzuty do płuc nie są związane z tak złym rokowaniem jak uważano w przeszłości - wyjaśnia ekspert.
Punktami końcowymi były przeżycie wolne od raka gruczołu krokowego opornego na kastrację (CRPC-FS), przeżycie całkowite (OS), przeżycie wolne od progresji radiograficznej (rPFS), wyniki funkcjonalne, a także powikłania 30-dniowe. Za CRPC-FS przyjęto czas (w miesiącach) od diagnozy raka prostaty do momentu wystąpienia CRPC lub zgonu.
PRZECZYTAJ TAKŻE: Rak prostaty – rezonans magnetyczny połączony z badaniem PSA standardowym modelem skriningowym?
PSMA-PET uwidacznia przerzuty niewidoczne w standardowych metodach obrazowania
Mediana wieku w chwili rozpoznania wynosiła 66 (IQR 60–72) lat.
– Co istotne, mediana PSA nie była wysoka i wynosiła 14 ng/ml, aczkolwiek IQR, czyli „rozrzut” wartości PSA był bardzo istotny, ponieważ u 25 proc. pacjentów jego stężenie wynosiło powyżej 46 ng/ml. Poza tym 88 proc. pacjentów miało raka w stopniu złośliwości ISUP grade group ≥3 co oznacza bardzo agresywny nowotwór. Prawie wszyscy pacjenci - 96 proc. - byli w dobrym stanie ogólnym - mówi dr hab. Paweł Rajwa.
68 proc. pacjentów, których włączono do analizy, przed badaniem PSMA-PET zostało poddanych tomografii komputerowej ze scyntygrafią kości. U 42 proc. z nich nie wykryto przerzutów za pomocą standardowych metod obrazowania. Stwierdzono je dopiero w obrazowaniu PSMA-PET. To kolejna analiza potwierdzająca, że badanie PSMA-PET pokazuje więcej niż konwencjonalne obrazowanie. Dzięki niemu można diagnozować pacjentów, których dawniej uważano by za nieprzerzutowych.
– Przed erą obrazowania PSMA-PET u pacjenta, który - jak uważaliśmy - nie ma przerzutów, wykonywaliśmy np. tylko prostatektomię, ponieważ byliśmy przekonani, że nowotwór jest zlokalizowany tylko w prostacie. Jednak po zabiegu okazywało się, że pacjent progresuje, jest w coraz bardziej zaawansowanym stadium biochemicznym i nie wiedzieliśmy, jaka jest tego przyczyna. Obecnie wiemy, że było to spowodowane przerzutami, tylko nie były one widoczne w standardowych badaniach obrazowych. Za pomocą PSMA-PET jesteśmy w stanie precyzyjnie dostrzec te przerzuty - wyjaśnia dr hab. Paweł Rajwa.
– Wykazaliśmy również, co prawda w krótkim okresie obserwacji, że pacjenci, niezależnie od tego, czy w standardowych metodach obrazowania były widoczne przerzuty, czy też nie, mieli takie same rokowania w krótkim okresie obserwacji. To bardzo ważny wniosek z tego badania, ponieważ pokazuje, że „ukryte” przerzuty, wcześniej niediagnozowane, również mają znaczenie kliniczne - zaznacza.
Dr hab. Paweł Rajwa przypomniana przy tym, że rak prostaty przerzutuje inaczej niż pozostałe nowotwory lite, co potwierdza również omawiane badanie.
– Zwykle nowotwory najpierw dają przerzuty do regionalnych węzłów chłonnych, a dopiero potem rozprzestrzeniają się po organizmie. Rak prostaty może dawać przerzuty odległe z pominięciem regionalnych węzłów chłonnych. To również wiemy dzięki molekularnym metodom obrazowania PSMA-PET i to też wynika z naszego badania - 44 proc. pacjentów nie miało przerzutów do regionalnych węzłów chłonnych, ale miało przerzuty odległe w badaniu PSMA-PET - najczęściej do kości (82 proc.), a w mniejszym stopniu do płuc (2,6 proc.). Mediana liczby przerzutów wykrytych w badaniu PSMA-PET wynosiła dwa - wyjaśnia ekspert.

“Wykazaliśmy również, co prawda w krótkim okresie obserwacji, że pacjenci, niezależnie od tego, czy w standardowych metodach obrazowania były widoczne przerzuty, czy też nie, mieli takie same rokowania w krótkim okresie obserwacji. To bardzo ważny wniosek z tego badania, ponieważ pokazuje, że „ukryte” przerzuty, wcześniej niediagnozowane, również mają znaczenie kliniczne“.
Terapia multimodalna kluczem do sukcesu
Ponadto w badanej kohorcie 60 proc. mężczyzn otrzymało neoadjuwantową terapię systemową (a więc przed cytoredukcyjną radykalną prostatektomią), która trwała średnio 4 miesiące (IQR 1–7). Terapia neoadjuwantowa obejmowała terapię deprywacji androgenów (ADT) w monoterapii u 64 proc. mężczyzn, ADT plus docetaksel u 10 proc. mężczyzn i ADT plus ARSI u 26 proc. mężczyzn.
U 28 proc. pacjentów wykonano drugie badanie PSMA-PET po wspomnianym neoadjuwantowym leczeniu systemowym, które wykazało subiektywną odpowiedź u 85 proc. pacjentów; u 30 proc. nastąpiło obniżenie stopnia zaawansowania choroby do postaci nieprzerzutowej (miM0).
PRZECZYTAJ TAKŻE: Dr hab. Paweł Rajwa: możemy jeszcze wiele zrobić, by wydłużyć życie chorych na raka prostaty i poprawić jego jakość
Jeśli chodzi o samą cytoredukcyjną radykalną prostatektomię - 57 proc. pacjentów zostało poddanych małoinwazyjnej prostatektomii, czyli wspomaganej robotem albo laparoskopowej, a u pozostałych zastosowano podejście otwarte. Większość pacjentów została również poddana usunięciu regionalnych węzłów chłonnych. 37 proc. pacjentów po radykalnej prostatektomii poddano radioterapii na obszar miednicy, a u 32 proc. naświetleniu zostały poddane pojedyncze przerzuty. Łącznie 88 proc. mężczyzn leczono neoadjuwantową i/lub pooperacyjną terapią systemową. U 81 proc. pacjentów w końcowym badaniu histopatologicznym stwierdzono stopień zaawansowania ≥pT3.
– Jedynie 5 proc. pacjentów miało poważne powikłania. 1 na 20 pacjentów miał powikłania wymagające interwencji chirurgicznej. Z kolei 19 na 20 pacjentów przeszło zabieg bez poważniejszych powikłań i - co ważne - po roku średnia trzymania moczu wynosiła 82 proc., co jest dobrym wynikiem. Tylko dwóch pacjentów miało powikłania związane z lokalną progresją nowotworu - mówi dr hab. Paweł Rajwa, dodając, że ograniczeniem badania jest niezbyt długi okres obserwacji, wynoszący 27 miesięcy.
– Po średnio dwóch latach obserwacji u 86 proc. pacjentów wciąż nie doszło do żadnej progresji do raka opornego na kastrację, a 99 proc. pacjentów żyło. Łącznie tylko u 16 proc. badanych nowotwór progresował do raka opornego na kastrację, a tylko 7 proc. pacjentów zmarło. To są fenomenalne wyniki leczenia – pamiętajmy, że mówimy o pacjentach z chorobą przerzutową. Jednakże to wyniki retrospektywne z 13-ośrodkowego badania, które, mimo że jest pierwszym tego typu w Europie, wymaga teraz potwierdzenia w badaniu prospektywnym, randomizowanym - mówi dr hab. Paweł Rajwa.
Drugorzędowymi punktami końcowymi były czynniki prognostyczne, wskazujące, którzy pacjenci mają gorsze rokowanie - którzy mogą być mniej odpowiednimi kandydatami do omawianego leczenia.
– Wykazaliśmy, że pacjenci z przerzutami do węzłów chłonnych widocznych w badaniu PSMA-PET mają potencjalnie gorsze rokowanie a priori. U nich 2-letnie przeżycie wolne od progresji było gorsze i wynosiło 79 proc. - u pacjentów bez takich przerzutów 95 proc. - wskazuje ekspert.
– Wykazaliśmy również, że u pacjentów, którzy mają bardzo niski poziom PSA po cytoredukcyjnej prostatektomii czy po terapii systemowej oraz następowej prostatektomii, rokowania są bardzo dobre - dodaje, jednocześnie zaznaczając, że nie można stosować zasady „one fits all approach”:
– Musimy dążyć do tego, żeby terapie były na bieżąco dostosowywane do profilu pacjenta. Jeśli po cytoredukcyjnej prostatektomii poziom PSA jest bardzo niski i pacjent bardzo dobrze odpowiada, to istnieje potencjał na deintensyfikację naszych działań. Jeżeli jest zła odpowiedź na leczenie, to powinniśmy te działania intensyfikować“ - mówi ekspert.
– Wydaje się, że regularny monitoring za pomocąbadania PSMA-PET pozwala oszacować, którzy pacjenci odniosą większą korzyść z leczenia, u których trzeba zintensyfikować leczenie. Dodatkowym wnioskiem z analizy jest to, że można wykonać drugie PSMA-PET po pewnym czasie od zastosowania terapii systemowej przed terapia lokalną. Jeśli w drugim z kolei badaniu PSMA-PET jest lepsza odpowiedź na leczenie, to ci pacjenci prawdopodobnie mają lepsze rokowania - dodaje.
PRZECZYTAJ TAKŻE: Badanie per rectum nie zwiększa wykrywalności raka prostaty. “Potencjalnie można je pominąć”
Cytoredukcyjna radykalna prostatektomia wykonana w ośrodkach eksperckich może zapewniać korzyści nie tylko w zakresie przeżycia, lecz także bardzo dobre wyniki funkcjonalne
Badanie przyniosło kilka istotnych wniosków.
– Po pierwsze, odkryliśmy, że u pacjentów poddanych cytoredukcyjnej radykalnej prostatektomii z powodu oligometastatycznego raka stercza zdiagnozowanego za pomocą PSMA-PET wyniki onkologiczne są bardzo dobre, aczkolwiek nadal istniało ryzyko progresji, nawet u pacjentów, u których przy użyciu konwencjonalnego obrazowania stwierdzono brak przerzutów - mówi dr hab. Paweł Rajwa.
Dodaje, że uzasadnieniem dla zastosowania cytoredukcyjnej radykalnej prostatektomii u pacjentów z zaawansowanym rakiem stercza zdiagnozowanym za pomocą PSMA-PET jest zniszczenie ogniska pierwotnego, które może dawać przerzuty. Ponado niszcząc ognisko pierwotne, zmniejszone zostaje ryzyko lokalnej progresji nowotworu i pojawienia się objawów z tym związanych, takich jak zatrzymanie moczu, wodonercze itd.
– Po drugie, nasze badanie potwierdziło, że u omawianej grupy pacjentów cytoredukcyjna radykalna prostatektomia jest bezpieczną i wykonalną procedurą, ale wyniki patologiczne, wyniki leczenia chirurgicznego i wyniki funkcjonalne sugerują, że - w związku z tym, że jest to nowotwór zaawansowany miejscowo - istnieje większe ryzyko wystąpienia powikłań niż w przypadku radykalnej prostatektomii wykonywanej u „standardowych pacjentów”. Jest to też procedura trudniejsza, dlatego powinna być wykonywana w ośrodkach eksperckich - zaznacza urolog.
Po trzecie, istniała znaczna heterogeniczność podejścia do leczenia wśród ośrodków referencyjnych trzeciego stopnia, przy czym większość pacjentów otrzymywała terapię multimodalną. Jak wskazuje dr hab. Paweł Rajwa, pomimo ogólnie korzystnych wyników onkologicznych, u niektórych z tych pacjentów istnieje ryzyko progresji, dlatego a priori należy rozważyć leczenie multimodalne, agresywne.
– Oligometastatyczny rak prostaty de novo jest zupełnie nową jednostką chorobową, wykryta na podstawie nowej metody obrazowania PSMA-PET i optymalne leczenie pozostaje nieznane. Nie ma jednoznacznych wytycznych dotyczących leczenia tej grupy pacjentów. Stąd w naszym badaniu duże różnice między ośrodkami w podejściu do ich leczenia. Wiemy, że bardzo ważne jest spersonalizowane podejście - zaznacza ekspert.
– Wreszcie, w naszym badaniu zidentyfikowaliśmy pewne czynniki predykcyjne i prognostyczne, które mogą pomóc w dostosowaniu postępowania i wyborze optymalnych kandydatów do leczenia za pomocą cytoredukcyjnej prostatektomii wśród osób, u których zdiagnozowano oligometastatycznego raka stercza za pomocą PSMA-PET - podsumowuje dr hab. Paweł Rajwa.
* Prostate-specific membrane antigen PET-CT in patients with high-risk prostate cancer before curative-intent surgery or radiotherapy (proPSMA): a prospective, randomised, multicentre study, https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(20)30314-7/abstract
** Outcomes of Cytoreductive Radical Prostatectomy for Oligometastatic Prostate Cancer on Prostate-specific Membrane Antigen Positron Emission Tomography: Results of a Multicenter European Study, https://euoncology.europeanurology.com/article/S2588-9311(23)00197-9/fulltext
Początkowo rak gruczołu krokowego był diagnozowany tylko za pomocą badania per rectum. Następnie wprowadzono ocenę stężenia swoistego antygenu sterczowego - PSA - oraz klasyczną biopsję, podczas której wycinki do badania histopatologicznego pobiera się z różnych miejsc gruczołu, „na ślepo”.
„Rewolucja nastąpiła kilka lat temu, dzięki wprowadzeniu bardziej precyzyjnych narzędzi: obrazowania metodą multiparametrycznego rezonansu magnetycznego (mpMRI) wraz z systemem punktowym oceny obrazów MRI prostaty - skali PI-RADS v.2. - oraz biopsji celowanej (fuzyjnej), które poprawiły diagnostykę raka gruczołu krokowego” - tłumaczy dr hab. Paweł Rajwa.
„Jeśli w multiparametrycznym rezonansie magnetycznym nie zostaje uwidoczniony nowotwór, to z niemalże 80-90 proc. pewnością można stwierdzić, że pacjent nie ma agresywnego raka prostaty. Jest ona jeszcze większa, gdy dodamy czynniki kliniczne i wyniki badania PSA” - precyzuje ekspert, dodając, że osobnym tematem do dyskusji jest to, czy nowotworowy niewidoczne w mpMRI mają znaczenie kliniczne.
Jednocześnie zwraca uwagę, że multiparametryczny rezonans magnetyczny jest dobrym narzędziem do wykluczania nowotworu stercza (zaledwie kilka procent pojedynczych zmian jest niewidocznych), ale nieco gorszym do potwierdzania jego obecności, dlatego w przypadku pozytywnego wyniku badania nie można od razu przystępować do leczenia, tylko należy wykonać biopsję.
Kolejnym krokiem milowym w diagnostyce raka gruczołu krokowego było wprowadzenie badania PSMA-PET.
„Obecnie ta molekularna metoda obrazowania odgrywa rolę w stagingu, czyli określaniu stopnia zaawansowania raka prostaty. Od tego roku według wytycznych Europejskiego Towarzystwa Urologicznego PSMA-PET stało się standardem obrazowania u pacjentów z rakiem agresywnym” - mówi dr hab. Paweł Rajwa.
Mimo że badanie PSMA-PET jest skuteczniejsze w wykrywaniu przerzutów niż standardowe metody obrazowania, nie jest idealne, ponieważ nie wykrywa mikroprzerzutów, wielkości 3-4 mm.
„W ciągu następnych 5-10 lat naukowcy będą się pracowali nad sposobem, który pozwoli uwidocznić wszystkie ogniska mikroprzerzutowe” - przekonuje ekspert.
W Polsce badanie PSMA-PET wciąż nie jest refundowane.
Źródło: Puls Medycyny

![Receptory zimna bez tajemnic [BADANIA]](https://images.pb.pl/filtered/002c832e-6abc-4425-814b-e1f56178ae42/2849c1c7-1bd1-5c14-85b7-2867ae884f0f_xc_l.jpg)




![W Europie zanieczyszczenia powietrza powodują 800 tys. zgonów rocznie [WIDEO]](https://images.pb.pl/filtered/84b29d13-0727-4f42-8b21-de9566273376/76b0a951-3dc2-5503-975c-34480424e917_xc_l.jpg)
![Szansa na poprawę jakości życia dla pacjentów z HS [WIDEO]](https://images.pb.pl/filtered/08d54b79-36f0-499d-9e5e-731b6fdc1725/5e01a470-0cd4-51a2-9c4e-afeee2fc55b0_xc_l.png)






